Dr. Τζίρκα βασιλική
ΚΛΙΝΙΚΗ ΔΕΡΜΑΤΟΛΟΓΙΑ

Η κλινική δερματολογία αποτελεί κλάδο της δερματολογίας που ασχολείται με τη διάγνωση και τη θεραπεία των παθήσεων του δέρματος.Οι δερματικές παθήσεις οφείλονται σε παράγοντες όπως η κληρονομικότητα, το άγχος και οι μολύνσεις.Μπορεί να κάνουν την εμφάνισή τους στην παιδική ηλικία ή στην ενήλικη ζωή.Η σωστή και έγκαιρη διάγνωση των παθήσεων του δέρματος είναι απαραίτητη, καθώς πολλές φορές μπορεί να προκαλέσουν ή να υποδηλώνουν σοβαρότερα προβλήματα υγείας.
Η κλινική δερματολογία ασχολείται με παθήσεις όπως: ακμή, αλωπεκία, αφροδίσια νοσήματα, ψωρίαση κ.α.Σε ορισμένες περιπτώσεις, μία δερματική πάθηση μπορεί να υποδηλώνει ένα ευρύτερο πρόβλημα υγείας, γι’ αυτό είναι απαραίτητο να καταφεύγουμε στο δερματολόγο με την εμφάνιση των πρώτων συμπτωμάτων.Οι εξειδικευμένοι γιατροί θα σας υποβάλλουν στις απαραίτητες εξετάσεις και θα σας προτείνουν την κατάλληλη θεραπεία.
Αντιλαμβανόμενοι πως το δέρμα αποτελεί το μεγαλύτερο όργανο του ανθρώπινου σώματος καθώς και το σημείο προστασίας αλλά και επικοινωνίας με το εξωτερικό περιβάλλον, τότε μπορούμε να κατανοήσουμε τη σπουδαιότητα της διατήρησης της υγείας του δέρματος μας.
Καθημερινά ανακαλύπτονται καινούριες θεραπείες που με μεγάλη ασφάλεια μπορούν να αντιμετωπίσουν με επιτυχία ένα χρόνιο δερματικό νόσημα, το οποίο τις τελευταίες δεκαετίες θεωρούνταν μη θεραπεύσιμο.
Η καλή υγεία του δέρματος αποτελεί βασική προϋπόθεση της καλής μας ψυχολογίας και γενικότερα της ποιότητας της ζωής μας.Το υγιές δέρμα δεν καθρεφτίζει μόνο τη συνολική ευρωστία του κάθε ατόμου, αλλά και την ομορφιά.
Τέλος δεν πρέπει να ξεχνάμε ποτέ πως προστατεύοντας και φροντίζοντας το δέρμα μας π.χ. με τη χρήση αντηλιακού ανάλογα με την εποχή του έτους, δεν προλαμβάνουμε μόνο μια δερματική κακοήθεια, αλλά θεραπεύουμε μια ενδεχόμενη φωτοευαισθησία και καθυστερούμε τη γήρανση του δέρματός μας.

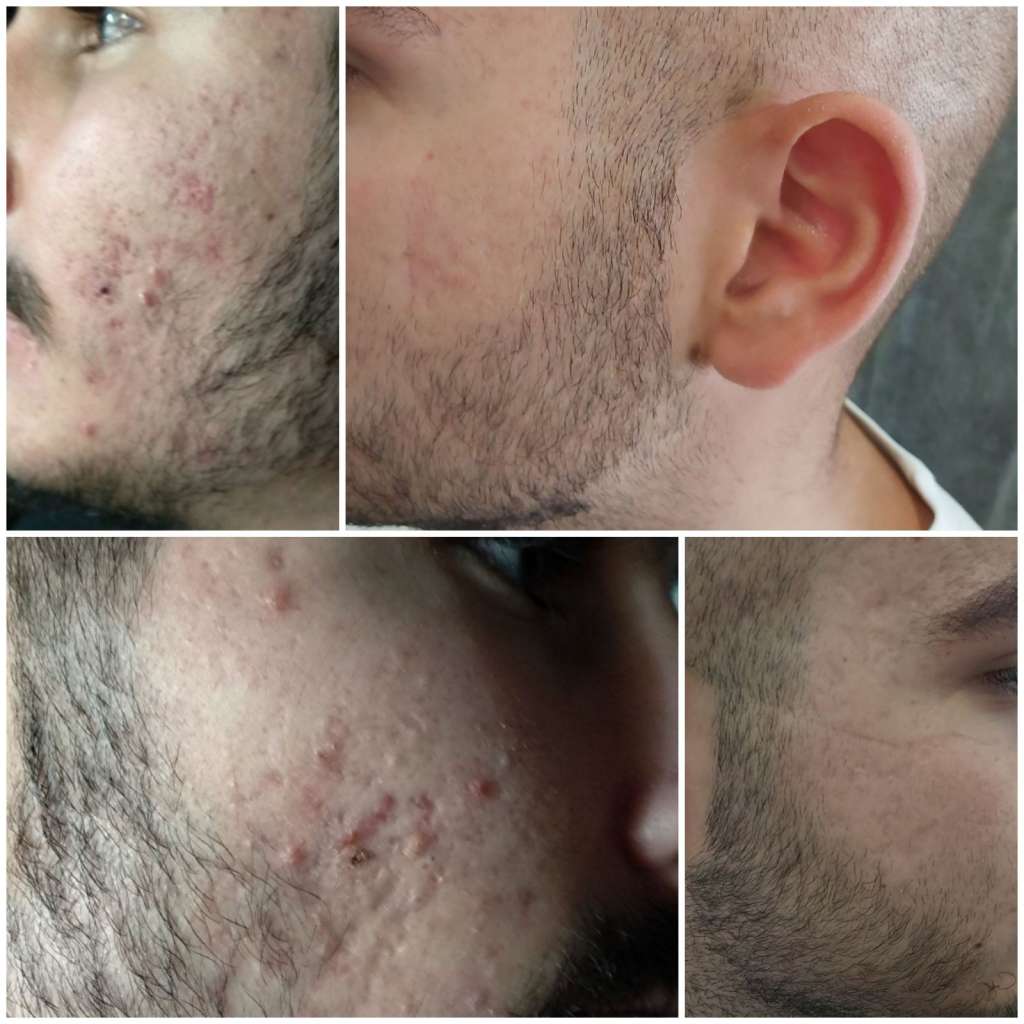
Η ακμή είναι ένα συχνό δερματολογικό νόσημα και σε ορισμένες περιπτώσεις μπορεί να προκαλέσει σοβαρές επιπλοκές! Ως εκ τούτου, η αντιμετώπισή της δεν μπορεί να αποτελεί αντικείμενο ούτε των φαρμακοποιών, ούτε των αισθητικών, ούτε άλλων «ειδικών».
Η ακμή αφορά περισσότερο τους εφήβους, σε πολύ υψηλά ποσοστά που φτάνουν και το 80%. Πολύ συχνά, αφορά άνδρες και γυναίκες, όλων των ηλικιών.
Επειδή εμφανίζεται συνήθως στο πρόσωπο – και κυρίως λόγω των δυσμορφιών που μπορεί να προκαλέσει – οδηγεί τους πάσχοντες, αρκετά συχνά σε αδόκιμες και λανθασμένες «λύσεις απελπισίας» που προτείνονται από την τηλεόραση, το διαδίκτυο, τα περιοδικά, τα διαφημιστικά φυλλάδια. Οι λύσεις αυτές, όχι μόνο δεν συμβάλλουν στην αντιμετώπιση της ακμής, αντίθετα μπορεί μακροπρόθεσμα να την επιδεινώσουν.
Για να αποφύγουμε «ανεπιθύμητες περιπέτειες», οφείλουμε πριν αρχίσουμε οποιαδήποτε «προτεινόμενη» ή «διαφημιζόμενη» θεραπεία, να επισκεφτούμε τον μοναδικό ειδικό γιατρό για το Δέρμα μας, τον Δερματολόγο. Ο Δερματολόγος μας, θα διαπιστώσει το είδος της ακμής, τη βαρύτητά της, τα εκλυτικά της αίτια και θα μας δώσει τις κατάλληλες οδηγίες για να αντιμετωπίσουμε όσο πιο αποτελεσματικά γίνεται το πρόβλημά μας.
ΠΩΣ ΑΝΤΙΜΕΤΩΠΙΖΕΤΑΙ
Ανάλογα με την κλινική εικόνα και φυσικά την ηλικία η ακμή αντιμετωπίζεται με τοπική ή και συστηματική θεραπεία.
- Οι τοπικές θεραπείες της ακμής περιλαμβάνουν τοπικά ρετινοειδή, την γέλη του υπεροξειδίου του βενζολίου, τοπικά αντιβιοτικά.
- Οι συστηματικές θεραπείες περιλαμβάνουν αντιβιοτικά, αντισυλληπτικά ή την ισοτρετινοίνη.
ΣΥΝΔΥΑΣΤΙΚΕΣ ΘΕΡΑΠΕΙΕΣ
Παράλληλα με τη φαρμακευτική αγωγή ο ιατρός σας θα σας συστήσει ένα ειδικό σαπούνι καθαρισμού του δέρματος και πιθανόν και κάποια καλλυντική κρέμα.
Στο ιατρείο μας εφαρμόζονται θεραπείες ακμής με μεγάλη αποτελεσματικότητα, που δίνουν ταχύτερο θεραπευτικό αποτέλεσμα.
Εφαρμόζονται σε ασθενείς που δεν επιθυμούν να πάρουν θεραπευτική αγωγή ή συνδυαστικά με τη θεραπεία στο σπίτι και είναι:
- Πήλινγκς Μανδελικού,Σαλυκιλικού, Γλυκολικού οξέος
- Δερμοαπόξεση με μικροκρυστάλλουςπροκειμένου να απομακρυνθεί το σμήγμα.
- Υδροδερμοαπόξεση
- Laser
Κι άλλες σμηγματορυθμιστικές θεραπείες με προιόντα του ιατρείου μας
Τι είναι τα αλλεργικά δερματικά τεστ και για ποιες αλλεργίες εκτελούνται;
Τα αλλεργικά δερματικά τεστ είναι η διαγνωστική προσπέλαση για την ανεύρεση του αιτίου των αλλεργιών. Περιλαμβάνουν τις αναπνευστικές κι δερματικές αλλεργίες (αλλεργική ρινίτις, άσθμα, επιπεφυκίτις, κνίδωση, δερματίτιδα), με σχεδόν 100% αποτελεσματικότητα, τις τροφικές αλλεργίες με πάρα πολύ καλά αποτελέσματα, καθώς και τις αλλεργίες σε σφήκες και μέλισσες, αλλά και στα φάρμακα, κλπ.
Τα αλλεργικά δερματικά τεστ (prick tests), γίνονται στην έσω επιφάνεια του αντιβραχίονα ή και στην πλάτη.Ο ασθενής πρέπει να έχει διακόψει τα αντιισταμινικά φάρμακα (χάπια, ρινικά spray ή κολλύρια), τουλάχιστον 4 ημέρες πριν, ενώ ακόμα απαιτείται προσοχή όταν λαμβάνονται ηρεμιστικα, αντικαταθλιπτικά, αντιυπερτασικά, κ.ο.κ.
Η ανάγνωση των αποτελεσμάτων βγαίνει σε 10-15′ με πλήρη αξιοπιστία σε περίπτωση αλλεργίας, και από το αποτέλεσμα των τεστ αποφασίζουμε και το είδος της απευαισθητοποίησης, ειδικά όσον αφορά στην αλλεργική ρινοεπιπεφυκίτιδα και το αλλεργικό άσθμα. Βέβαια, μπορεί να βρεθούν θετικά δερματικά τεστ, αυτό όμως δε σημαίνει ότι οπωσδήποτε θα αρχίσουμε θεραπεία εφόσον δεν υπάρχουν συμπτώματα, και μόνο σε συνδυασμό με το ιστορικό του ασθενούς. Τα τεστ γίνονται από οποιαδήποτε ηλικία αν παραστεί ανάγκη (π.χ. για τροφικές αλλεργίες στα παιδιά), αλλά απαιτείται προσοχή στην ερμηνεία των αποτελεσμάτων γι’ αυτή την ηλικία.
Τα αλλεργικά δερματικά τεστ είναι ασφαλή, ακίνδυνα, αξιόπιστα, ανώδυνα και άμεσα, και λιγότερο δαπανηρά από τις εξετάσεις αίματος (Rast tests). Είναι in vivo δοκιμασίες, που τις βλέπει και ο ίδιος ο ασθενής, με την προϋπόθεση να γίνονται από έμπειρο ιατρό και ει δυνατόν αλλεργιολόγο.
Για την ορθή εκτίμηση των αποτελεσμάτων απαιτείται συνδυασμός ιστορικού και εξετάσεων αίματος, ειδικά σε περίπτωση δερμογραφισμού. Στα αλλεργικά δερματικά τεστ υπάγονται και τα patch test που γίνονται στην πλάτη για ανεύρεση αλλεργίας στα μέταλλα (νικέλιο, faux bijoux, κλπ), αρώματα, χημικές ουσίες, συντηρητικά, κ.ο.κ. Αυτά όμως γίνονται διαφορετικά και τα αποτελέσματά τους είναι εμφανή μετά από 2-3 ημέρες.
Τέλος, επειδή οι περισσότεροι ασθενείς (και ιδιαίτερα τα παιδιά), εν αγνοία τους αισθάνονται φόβο με το άκουσμα της λέξης τεστ, να υπενθυμίσω ότι τα τεστ αυτά είναι ανώδυνα και ασφαλή.
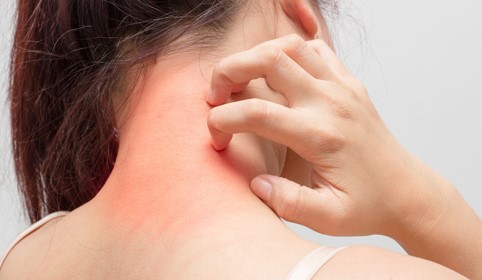
Περισσότεροι από ένας στους έξη ανθρώπους ταλαιπωρούνται από έκζεμα, μια δερματική αντίδραση που προκαλείται από πολλούς παράγοντες και εκδηλώνεται με φλεγμονή και ερεθισμό του δέρματος. Εμφανίζεται κυρίως στην παιδική ηλικία και το 40-60% συνεχίζουν να το έχουν κ στην ενηλικίωση.
Υπάρχουν χαρακτηριστικά κλινικά σημεία στους ασθενείς με ατοπία.
Κάποια από αυτά είναι η ξηροδερμία, η θυλακική υπερκεράτωση, η διπλή πτυχή κάτω από τα βλέφαρα, η αραίωση των τριχών στην άκρη των φρυδιών κτλ.
ΘΕΡΑΠΕΙΑ
Προϋπόθεση για αποτελεσματική θεραπεία είναι η αποφυγή των εκλυτικών αλλεργιογόνων καθώς και η σχολαστική ενυδάτωση του δέρματος με ειδικά προϊόντα που θα σας συνταγογραφήσει ο δερματολόγος σας.
Η τοπική θεραπεία περιλαμβάνει τοπικά στεροειδή και τακρόλιμους ενώ σε σοβαρές καταστάσεις χορηγούνται συστηματικά αντισταμινικά και κορτικοστεροειδή.
Είναι απαραίτητο να παρακολουθείται στενά η πορεία της υγείας του παιδιού και οι γονείς να ακολουθούν τις οδηγίες του δερματολόγου γιατί οι βλάβες μπορεί να πάρουν γρήγορα τεράστιες διαστάσεις.
Επίσης η στενή παρακολούθηση του παιδιού από έναν έμπειρο δερματολόγο θα μειώσει τις υποτροπές και θα προλάβει όλες τις συνέπειες.
Η δερματίτιδα εξ επαφής διακρίνεται σε δύο μεγάλες κατηγορίες ανάλογα με τον υπεύθυνο μηχανισμό που την ενεργοποιεί: την αλλεργική και την τοξική.
ΣΥΜΠΤΩΜΑΤΑ
- Έντονος κνησμός.
- Φυσαλίδες με υγρό και κρούστα.
- Ερυθρότητα του δέρματος ή φλεγμονή στην περιοχή των φυσαλίδων.
- Εξάνθημα (στα παιδιά κάτω των 2 ετών, δερματικές βλάβες εμφανίζονται στα μάγουλα, τους αγκώνες ή τα γόνατα, ενώ στους ενήλικες το εξάνθημα είναι πιο συχνό στην εσωτερική επιφάνεια των γονάτων και των αγκώνων).
- Ξηρή, δερματοειδής περιοχή (παρατηρείται περισσότερη ή λιγότερη χρωστική στο δέρμα και εντοπίζεται στην εσωτερική επιφάνεια των γονάτων και των αγκώνων).
- Εκδορές.
ΘΕΡΑΠΕΙΑ
Η θεραπείατης τοξικής δερματίτιδας επαφής περιλαμβάνει αρχικά την απομάκρυνση του τοξικού παράγοντα και τον καθαρισμό της περιοχής. Η τοπική θεραπεία περιλαμβάνει ενυδατικούς παράγοντες και τοπικά κορτικοστεροειδή ενώ σε σοβαρότερες περιπτώσεις χορηγούνται συστηματικά κορτικοστεροειδή και αντιισταμινικά.
Η θεραπεία της αλλεργικής δερματίτιδας είναι όμοια με της τοξικής με απαραίτητη προϋπόθεση την απομάκρυνση του αλλεργιογόνου.
Η μόνιμη απομάκρυνση της ένοχης ουσίας είναι βέβαιο ότι θα απαλλάξει τον πάσχοντα οριστικά από τα ενοχλήματα. Επειδή όμως η ανακάλυψη της ουσίας ή της προέλευσής της δεν είναι πάντα εύκολη, απαιτείται πολύ καλή συνεργασία με τον ιατρό και πολλές φορές αρκετή υπομονή.
Ονομάζεται έτσι, γιατί η πιο συνηθισμένη του μορφή “ζώνει” τη μια πλευρά του κορμού. Οποιοσδήποτε έχει περάσει ανεμευλογιά, μπορεί να εμφανίσει έρπητα ζωστήρα. Ο λόγος είναι ότι, ο ίδιος ιός που προκαλεί ανεμευλογιά, προκαλεί και ζωστήρα. Ο ιός παραμένει σε λανθάνουσα κατάσταση σε ορισμένα νευρικά κύτταρα του σώματος και όταν βρει την ευκαιρία επανενεργοποιείται προκαλώντας τον ζωστήρα. Περίπου ένα 20% των ανθρώπων προσβάλλεται από τη νόσο σε κάποια στιγμή της ζωής του.
Το τι προκαλεί τον ιό να “ξυπνήσει” και να δημιουργήσει προβλήματα σε φυσιολογικά και υγιή άτομα, δεν είναι ξεκάθαρο. Πιθανώς υπάρχει μια προσωρινή αδυναμία του οργανισμού να καταπολεμήσει τη νόσο. Αυτό επιτρέπει στον ιό να αρχίσει να αναπαράγεται και να μετακινείται δια μέσου των νευρικών ινών προς το δέρμα. Το γεγονός ότι η νόσος εμφανίζεται συχνότερα σε ανθρώπους μεγαλύτερους των 50 ετών (αν και μπορεί να εμφανιστεί και σε παιδιά) υποστηρίζει αυτή την άποψη, διότι η ανοσολογική “άμυνα” πιστεύεται ότι είναι ασθενέστερη σε μεγάλες ηλικίες. Την προσβολή από ζωστήρα μπορεί επίσης να πυροδοτήσουν κάποιος τραυματισμός ή και πιθανό stress.
Μερικοί ασθενείς με χρόνια νοσήματα είναι επίσης πιθανό να παρουσιάσουν σοβαρές μορφές ζωστήρα. Σ’ αυτούς περιλαμβάνονται μερικοί ασθενείς με καρκίνο, λευχαιμία ή λέμφωμα, άλλοι που κάνουν χημειοθεραπεία ή ακτινοβολίες, ασθενείς με AIDS, μεταμοσχευμένοι κ.ά.
Ποια είναι τα συμπτώματα;
Το πρώτο σύμπτωμα του ζωστήρα είναι ένας πόνος σαν κάψιμο ή τσίμπημα και εξαιρετική ευαισθησία σε μια περιοχή του δέρματος. Αυτό μπορεί να συμβεί και 2-3 ημέρες πριν εμφανιστεί το εξάνθημα. Πιθανόν να υπάρχει και πυρετός ή και πονοκέφαλος. Το εξάνθημα γρήγορα ομαδοποιείται σε φυσαλίδες που μοιάζουν με αυτές της ανεμευλογιάς. Οι φυσαλίδες διαρκούν γενικώς 2-3 εβδομάδες. Στην αρχή περιέχουν υγρό, μετά πύο και τελικά ξεραίνονται και σε ένα μήνα περίπου το εξάνθημα έχει εξαφανιστεί. Ο πόνος μπορεί να διαρκέσει πολύ περισσότερο. Σπανίως υπάρχει εξάνθημα χωρίς πόνο ή πόνος χωρίς εξάνθημα.
Πόσο σοβαρός είναι ο πόνος;
Πολλές φορές (ιδίως σε ηλικιωμένους) ο πόνος είναι σοβαρός και αρκετά βασανιστικός ώστε να απαιτηθεί ειδική αναλγητική θεραπεία.
Που εμφανίζεται συνήθως ο Ζωστήρας στο σώμα;
Το εξάνθημα είναι πιο συχνό στο κορμό και στους γοφούς. Μπορεί επίσης να εμφανιστεί στο πρόσωπο και στα χέρια.
Μεγάλη προσοχή χρειάζεται εάν οι φυσαλίδες προσβάλλουν τη περιοχή του ματιού, διότι υπάρχει ο κίνδυνος μόνιμης βλάβης. Εάν εμφανιστούν φυσαλίδες στην άκρη της μύτης, αυτό σημαίνει πιθανή προσβολή του ματιού. Ο δερματολόγος θα παραπέμψει αμέσως τον ασθενή στον οφθαλμίατρο.
Ποιες είναι οι επιπλοκές του Ζωστήρα;
Η μεθερπητική νευραλγία είναι μια επιπλοκή που συνεχίζεται και μετά την εξαφάνιση του εξανθήματος. Μπορεί να ταλαιπωρεί τον ασθενή για πολύ καιρό, ακόμα και για χρόνια. Η επιπλοκή αυτή είναι συχνότερη στους ηλικιωμένους.
Μικροβιακή επιμόλυνση των φυσαλίδων μπορεί επίσης να συμβεί. Η επιμόλυνση αυτή μπορεί να επιβραδύνει την ίαση του εξανθήματος και να απαιτήσει τη χορήγηση αντιβίωσης.
Μια άλλη επιπλοκή, είναι η γενίκευση του εξανθήματος, η εξάπλωση δηλ. των φυσαλίδων σε όλο το σώμα με εικόνα σαν της ανεμευλογιάς. Είναι σπάνια και συμβαίνει στο 2-5% των προσβληθέντων. Συμβαίνει πιο συχνά σε ασθενείς με χρόνια νοσήματα και με εξασθενημένο ανοσολογικό σύστημα. Ακόμα και εσωτερικά όργανα μπορεί να προσβληθούν από τον ιό.
Πως διαγιγνώσκεται ο Ζωστήρας;
Συνήθως βασίζεται στη κλινική εικόνα (εξάνθημα και πόνος). Ενίοτε μπορεί να απαιτηθεί και εξέταση του υγρού των φυσαλίδων. Τα αποτελέσματα όμως από τέτοιες εξετάσεις είναι διαθέσιμα σε μερικές ημέρες.
Εάν κάποιος έχει ζωστήρα θα πρέπει να ανησυχεί για μια πιο σοβαρή νόσο ή για μια υπολειτουργία του ανοσολογικού του συστήματος;
Εάν έχετε άλλα προβλήματα υγείας ή έχετε υποψίες ότι μπορεί να έχετε μολυνθεί από τον ιό του AIDS, πείτε το στο δερματολόγο σας. Στην περίπτωση αυτή ο γιατρός θα σας δώσει να κάνετε και κάποιες άλλες εξετάσεις, όπως αίματος, ακτινογραφία θώρακος κλπ. Η πλειοψηφία πάντως των ανθρώπων που εμφανίζουν ζωστήρα, είναι κατά τ’ άλλα υγιείς.
Είναι μεταδοτικός ο Ζωστήρας;
Ο ιός του ζωστήρα μπορεί να μεταδοθεί σε άλλα άτομα, μόνο που αυτά θα εμφανίσουν ανεμευλογιά. Ο ζωστήρας είναι πολύ λιγότερο μεταδοτικός από την ανεμευλογιά. Οι ασθενείς μεταδίδουν τον ιό μόνο αν σπάσουν οι φυσαλίδες και ένα άτομο που δεν έχει περάσει ανεμευλογιά έρθει σε επαφή μαζί του. Τα νεογέννητα ή αυτοί που ήδη είναι ασθενείς ή ανοσοκατασταλμένοι – όπως οι καρκινοπαθείς – βρίσκονται σε μεγαλύτερο κίνδυνο. Για αποφυγή μετάδοσης σε τέτοιους ασθενείς, οι πάσχοντες από ζωστήρα, δεν εισάγονται στο νοσοκομείο, εκτός κι αν είναι απόλυτα απαραίτητο.
Αφήνει ουλές;
Είναι μια πιθανότητα, ιδιαίτερα στους ανοσοκατασταλμένους ή σε περίπτωση μικροβιακής επιμόλυνσης.
Ποια είναι η θεραπεία;
Στους περισσότερους ασθενείς, η νόσος ιάται σε λίγες εβδομάδες και σπάνια επανεμφανίζεται.
Υπάρχουν αντιϊκά φάρμα, όπως η acyclovir και η valacyclovir, που εάν δοθούν έγκαιρα (το πρώτο 48ωρο από την εμφάνιση των φυσαλίδων) βοηθούν αρκετά, μειώνοντας και τον πόνο. Η acyclovir θα προκαλέσει πονοκέφαλους σε περίπου 2% των ασθενών και ενίοτε γαστρεντερικές διαταραχές. Γενικά είναι ένα ασφαλέστατο φάρμακο, που έχει δοθεί χωρίς κανένα πρόβλημα και σε εγκύους ακόμα.
Σε συνδυασμό με τα φάρμακα αυτά μπορεί να χρησιμοποιηθεί και κορτιζόνη για να ελαττωθεί ο σοβαρός πόνος.
Η μεθερπητική νευραλγία μπορεί να αντιμετωπιστεί με ένα αντικαταθλιπτικό φάρμακο τη νύκτα και συχνή χρήση αναλγητικών κατά τη διάρκεια της ημέρας.
Πλέον είναι διαθέσιμο εμβόλιο για τον έρπη ζωστήρα.
Ο πιο διαδεδομένος τύπος δερματικού καρκίνου είναι το βασικοκυτταρικό καρκίνωμα (BCC)
Υπάρχουν διάφορες μορφές βασικοκυτταρικού καρκινώματος, όπως:
- το οζώδες(ροδαλό οζίδιο): εμφανίζεται ως μία οζώδης διόγκωση στο χρώμα του δέρματος.
- το ελκωτικό(σαν πληγή που δεν κλείνει): αποτελεί ερυθρή, επίπεδη βλάβη και μοιάζει με έκζεμα ή μυκητίαση.
- το μελαγχρωματικό(μοιάζει με σκουρόχρωμη ελιά): λόγω του χρώματός του, πολλές φορές συγχέεται με το μελάνωμα.
- το τύπου εντοπισμένης σκληροδερμίας(μοιάζει με λευκή ουλή): έχει την όψη λευκοκίτρινης πλάκας και μπορεί να περάσουν αρκετά χρόνια μέχρι να γίνει ορατό και να διαγνωσθεί.
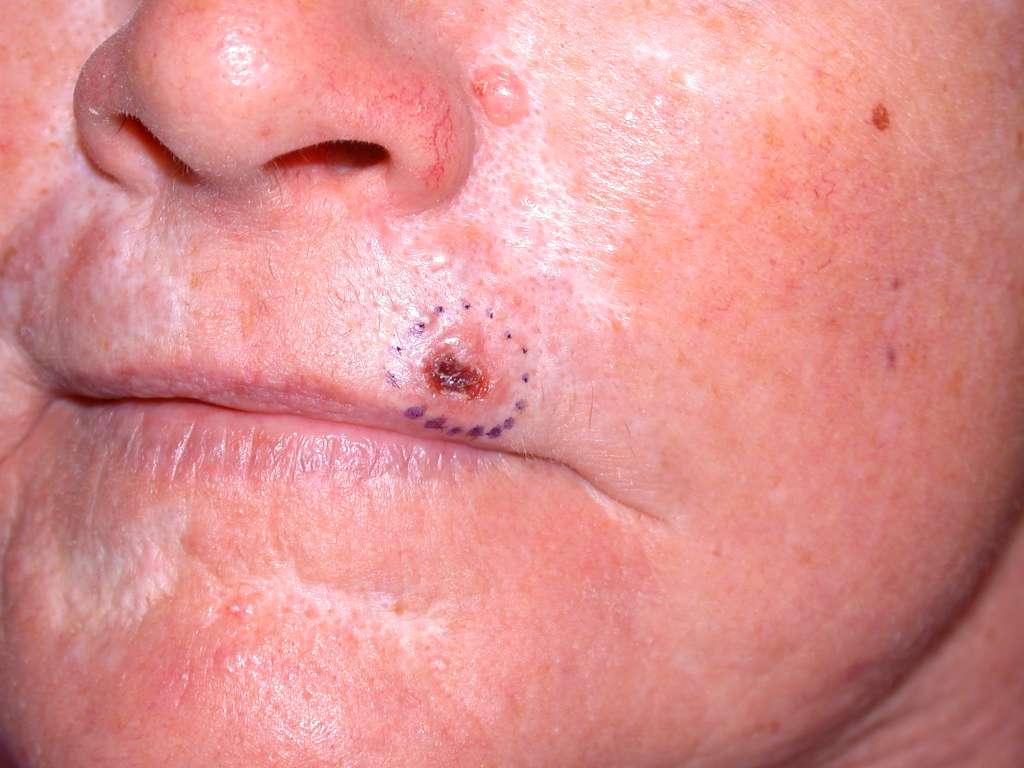
Το ακανθοκυτταρικό καρκίνωμα (SCC) του δέρματος είναι ένας κακοήθης όγκος που προέρχεται από τα ακανθοκύτταρα της επιδερμίδας ή των εξαρτημάτων του δέρματος. Σε αντίθεση με το βασικοκυτταρικό καρκίνωμα (BCC), ενέχει μεγαλύτερο κίνδυνο εμφάνισης μεταστάσεων, που ωστόσο οδηγεί σε θάνατο μόνο ένα μικρό ποσοστό των ασθενών. Οι μεταστάσεις του ακανθοκυτταρικού καρκινώματος εντοπίζονται κυρίως στους λεμφαδένες. Εμφανίζεται σαν ένα ερυθρό σκληρό οζίδιο ή εξέλκωση, ή σαν μια λεπιδώδης βλάβη που μπορεί να αιμορραγεί ή να σκεπάζεται από εφελκίδα.
Λιγότερο συνηθισμένο, αλλά εξαιρετικά επιθετικό τύπο καρκίνου του δέρματος αποτελεί το μελάνωμα. Το μελάνωμα προέρχεται από τα μελανινοκύτταρα, τα κύτταρα δηλαδή εκείνα που παράγουν μελανίνη, τη χρωστική αυτή που δίνει το χαρακτηριστικό χρώμα στο δέρμα. Σε προχωρημένα στάδια το μελάνωμα μπορεί να προκαλέσει μεταστάσεις και να οδηγήσει μέχρι και στο θάνατο. Παρόλο που ως τύπος καρκίνου του δέρματος έχει το μικρότερο ποσοστό εμφάνισης, εντούτοις ευθύνεται για το 80% των θανάτων από καρκίνο του δέρματος.
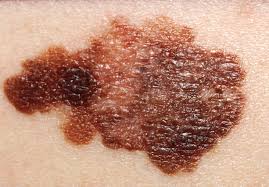
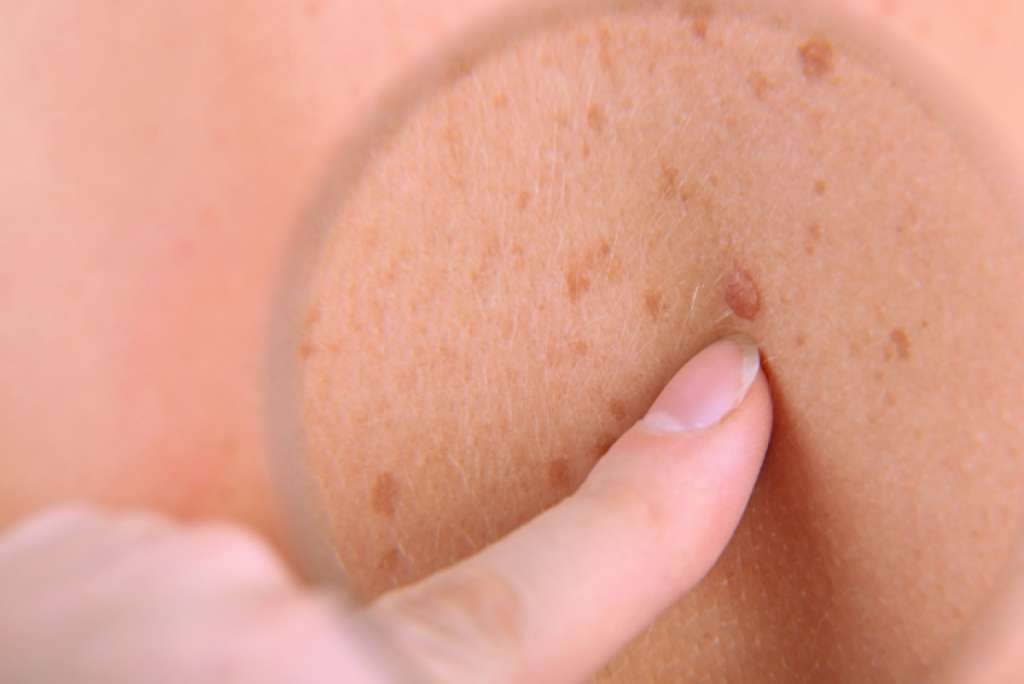
Σπίλοι (ελιές)
Οι σπίλοι είναι καλοήθεις όγκοι που προέρχονται από τα μελανοκύτταρα. Φυσιολογικά τα μελανοκύτταρα βρίσκονται μέσα στην επιδερμίδα, ενώ όταν αφήνουν την επιδερμίδα και βυθίζονται μέσα στο χόριο λέγονται σπιλοκύτταρα.
Έτσι οι σπίλοι διακρίνονται σε μελανοκυτταρικούς και σπιλοκυτταρικούς.
Μελανοκυτταρικοί σπίλοι
Εδώ ανήκουν οι εφηλίδες, όπου υπάρχει αυξημένη παραγωγή μελανίνης χωρίς πολλαπλασιασμό των μελανοκυττάρων και η καλοήθης φακή, όπου υπάρχει πολλαπλασιασμός των μελανοκυττάρων κατά μήκος της κατώτερης (βασικής) στιβάδας της επιδερμίδας. Αντιμετωπίζονται κυρίως για αισθητικούς λόγους με κρυοπηξία ή χημικό peeling
Σπιλοκυτταρικοί σπίλοι
Διακρίνονται σε συγγενείς και επίκτητους.
Συγγενείς μελαχρωματικοί (σπιλοκυτταρικοί) σπίλοι
Πρόκειται για μελαχρωματικούς σπίλους που είναι εμφανείς κατά τη γέννηση ή γίνονται αντιληπτοί μέσα στον πρώτο χρόνο της ζωής. Παρατηρούνται στο 1-2% του πληθυσμού και παρουσιάζονται συνήθως στον κορμό. Έχουν σκούρο χρώμα και συχνά φέρουν τρίχες. Διακρίνονται σε μικρούς, μεσαίους και γιγαντιαίους. Οι γιγαντιαίοι, δηλαδή αυτοί που έχουν διάμετρο μεγαλύτερη από 20 εκ, έχουν πιθανότητα 5-20% ανάπτυξης μελανώματος. Για το λόγο αυτό συνιστάται η αφαίρεσή τους σε μικρή ηλικία.
Επίκτητοι μελαχρωματικοί σπίλοι
Οι επίκτητοι μελαχρωματικοί σπίλοι εμφανίζονται κατά την παιδική ηλικία και αυξάνονται κατά την εφηβεία και την ενήλικο ζωή. Ανάλογα με το επίπεδο στο οποίο βρίσκονται τα κύτταρά τους διακρίνονται σε συνδεσμικούς, μεικτούς και ενδοδερμικούς ή χοριακούς.
Οι ενδοδερμικοί (ή χοριακοί) είναι επίπεδοι ή υπεγερμένοι, ανοικτοί καφέ ή μαύροι και μπορεί να φέρουν τρίχες. Οι συνδεσμικοί είναι επίπεδοι, λείοι με σκούρο χρώμα ενώ οι μεικτοί έχουν χαρακτηριστικά μεταξύ των δύο άλλων.
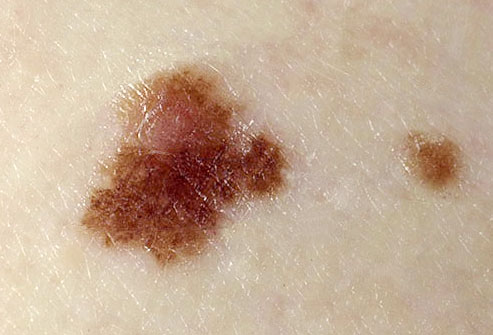
Δυσπλαστικοί ή άτυποι σπίλοι
Οι δυσπλαστικοί σπίλοι αποτελούν ειδική κατηγορία των επίκτητων μελαχρωματικών σπίλων και έχουν χαρακτηριστικά που μοιάζουν με αυτά του μελανώματος. Έχουν μεγάλο μέγεθος (>5 χιλ), ανώμαλο περίγραμμα και ποικιλοχρωμία, και υπάρχει πιθανότητα 10% εξαλλαγής σε μελάνωμα. Για το λόγο αυτό συνιστάται η χειρουργική αφαίρεσή τους.
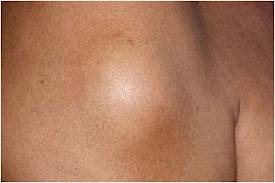
Λιπώματα
Τα λιπώματα αποτελούν τους πιο συχνούς καλοήθεις όγκους που αναπτύσσονται στο ανθρώπινο σώμα. Προέρχονται από το λιπώδη ιστό, ο οποίος βρίσκεται κατανεμημένος σε όλο το σώμα μας. Το μέγεθός τους μπορεί να κυμαίνεται από λίγα χιλιοστά μέχρι αρκετά εκατοστά. Τα λιπώματα συνήθως δεν προκαλούν συμπτώματα εκτός εάν αποκτήσουν σημαντικό μέγεθος και πιέζουν παρακείμενα όργανα ή αν εντοπίζονται σε σημεία όπου περνούν νεύρα, οπότε μπορούν να προκαλέσουν συμπτώματα λόγω πιέσεως, όπως αιμωδίες (μουδιάσματα) ή άλγος (πόνο) . Στη ψηλάφησή τους είναι συνήθως ανώδυνα. Η χειρουργική τους αφαίρεση εφαρμόζεται στις περιπτώσεις εκείνες στις οποίες παρατηρείται σημαντική αύξηση του μεγέθους τους ή προκαλούν συμπτώματα ή βρίσκονται κοντά σε αρθρώσεις, παρεμποδίζοντας τη λειτουργία τους. Πολύ συχνή όμως αιτία αφαίρεσής τους είναι αισθητικοί λόγοι.
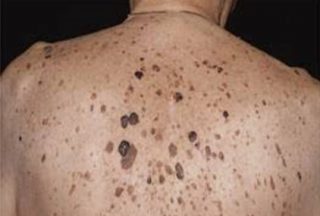
Σμηγματορροϊκή Υπερκεράτωση
Η σμηγματορροϊκή υπερκεράτωση είναι η πιο συχνή καλοήθης δερματική βλάβη σε ηλικιωμένα άτομα. Οι σμηγματορροϊκές υπερκερατώσεις έχουν μια ποικιλία κλινικών εμφανίσεων και αναπτύσσονται από τον πολλαπλασιασμό των επιδερμικών κυττάρων. Δεν έχουν αναγνωριστεί ειδικοί αιτιολογικοί παράγοντες για την ανάπτυξη τους.
Η σμηγματορροϊκή υπερκεράτωση μπορεί εύκολα να αφαιρεθεί. Ο συνήθης λόγος για την αφαίρεση της σμηγματορροϊκής υπερκεράτωσης είναι η επιθυμία του ασθενή να απαλλαγεί από αυτή. Μερικές φορές ο γιατρός μπορεί να συστήσει την απομάκρυνσή της λόγω αβεβαιότητας για τη σωστή διάγνωση.
Οι μέθοδοι που χρησιμοποιούνται για την απομάκρυνση της σμηγματορροϊκής υπερκεράτωσης περιλαμβάνουν:
- Κρυοθεραπεία (υγρό άζωτο) για λεπτότερες βλάβες
- Επεμβατική αντιμετώπιση με λέιζερ
- Επέμβαση με λέιζερ
- Εκτομή και βιοψία της βλάβης (αφαίρεση με νυστέρι – Shave biopsy)
Η λεύκη, η Λεύκη είναι μία διαταραχή του χρώματος του Δέρματος, η οποία οφείλεται σε καταστροφή των μελανοκυττάρων (κύτταρα που παράγουν την μελανίνη);
Αποτέλεσμα αυτού του γεγονότος, είναι η εμφάνιση λευκών κηλίδων, σε διάφορα σημεία του σώματος. Οι θεραπευτικές προσεγγίσεις είναι συνήθως μακροχρόνιες και η επιλογή του είδους της θεραπείας, εξαρτάται από τον αριθμό των βλαβών, το μέγεθος τους και την εντόπιση τους. Οι θεραπείες μπορεί να είναι τοπικές, συστηματικές αλλά και σε κάποιες περιπτώσεις, χειρουργικές.
- Η Λεύκη δεν κάνει διακρίσεις. Εμφανίζεται περίπου σε ίδια συχνότητα, σε ανθρώπους όλων των χρωμάτων του Δέρματος και των φυλών. Το 50% αυτών, εμφανίζουν την ασθένεια πριν τα 20 τους χρόνια.
- Η Λεύκη δεν είναι μεταδοτική και δεν απειλεί τη ζωή του πάσχοντος.
- Οι ασθενείς με Λεύκη πρέπει να προστατεύουν το Δέρμα τους από τον ήλιο, καθώς ένα πιθανό έγκαυμα μπορεί να επιδεινώσει την κατάσταση.
- Συνίσταται η χρήση αντηλιακών με υψηλό δείκτη προστασίας και οι βλάβες μπορούν να καλυφθούν με ειδικές χρωστικές.
- Πρέπει να αποφεύγεται το solarium και οι αντίστοιχοι ηλιακοί λαμπτήρες.
- Η Λεύκη δεν είναι επώδυνη και δεν έχει σημαντικές συνέπειες για την υγεία, ωστόσο, μπορεί να έχει συναισθηματικές και ψυχολογικές συνέπειες.
- Οι ασθενείς με Λεύκη δεν πρέπει να κάνουν τατουάζ, διότι αργότερα μπορεί να εμφανίσουν Λεύκη στο συγκεκριμένο σημεία.
Ο Δερματολόγος είναι ο μόνος ειδικός γιατρός, για να συστήσει σειρά εξετάσεων, ώστε να βρεθεί η αιτία και το είδος της Λεύκης και να συστήσει την κατάλληλη θεραπεία!
Το γεγονός πως η λεύκη είναι ένα αυτοάνοσο νόσημα, δυσκολεύει τη διάγνωσή της, καθώς επίσης και στον εντοπισμό του υπεύθυνου, για την εμφάνιση της λεύκης, παράγοντα.

Πως «κολλάει» τι πρέπει να προσέχετε!
Μπορεί να επηρεάσει άτομα κάθε ηλικίας, αλλά προσβάλλει κατά κύριο λόγο παιδιά, σεξουαλικά ενεργείς ενήλικες και άτομα που για κάποιο λόγο δεν έχουν ισχυρό ανοσοποιητικό σύστημα.
Συμπτώματα
Η μολυσματική τέρμινθος εμφανίζεται με μικρά σπυράκια, μεγέθους 1-10 χιλιοστών που μοιάζουν με ογκίδια, ελιές ή μαργαριτάρια. Είναι στρογγυλές, λευκές και γυαλιστερές βλατίδες (θολωτές) με ομφαλωτό κέντρο, που περιέχουν ένα παχύρρευστο υλικό, το σωμάτιο της τερμίνθου. Πολλοί γονείς μπερδεύουν τη μολυσματική τέρμινθο με τη µυρµηγκιά ή τον σταφυλόκοκκο.
Στα παιδιά τα σπυράκια εμφανίζονται κυρίως στο πρόσωπο, τον κορμό και τα άκρα.
Στους ενήλικες τα σπυράκια εμφανίζονται κυρίως γύρω από τα γεννητικά όργανα, στο μέσα μέρος των μηρών, στην περιοχή του πρωκτού, στις μασχάλες και στην κοιλιά. Ο ιός προσβάλλει επίσης και η περιοχή γύρω από τα μάτια (στο εξωτερικό μέρος του οφθαλμού).
Τα σπυράκια εμφανίζονται συνήθως στα σημεία τριβής µε ρούχα, όπως στον λαιμό, στη μασχάλη, στον κορμό, στο πρόσωπο, στα χέρια, στα πόδια και στα γεννητικά όργανα.
Τα σπυράκια της μολυσματικής τερμίνθου συνήθως δεν προκαλούν πόνο εκτός εάν μολυνθούν ή παρουσιάσουν φλεγμονή. Συχνά μπορεί να προκαλέσουν κνησμό (φαγούρα).
Μετάδοση
Η μολυσματική τέρμινθος συνήθως μεταδίδεται με τη δερματική επαφή (συχνά μέσω του σεξ στους ενήλικες) αλλά και με κοινά χρησιμοποιούμενα αντικείμενα όπως ρούχα, πετσέτες, σεντόνια κ.λπ.
Επίσης μπορεί να μεταδοθεί από το βρώμικο νερό και από την άμμο στην οποία ξαπλώνουμε το καλοκαίρι. Εμφανίζεται πιο συχνά σε παιδιά που αθλούνται σε κολυμβητήρια και γυμναστήρια αλλά και σε παιδιά που πάσχουν από ξηροδερμία.
Σε αρκετές περιπτώσεις η μολυσματική τέρμινθος, εάν αφεθεί χωρίς θεραπεία, μπορεί να εξελιχθεί ραγδαίως και να υποχωρήσει σε 2-3 μήνες. Επειδή όμως οι νέες βλάβες μπορεί να αναπτυχθούν εκεί που οι παλιές υποχωρούν , συνίσταται να γίνεται η θεραπεία σε αρχικό στάδιο, πριν αυξηθούν οι δερματικές βλάβες και πριν κολλήσουν άλλα συγγενικά ή φιλικά πρόσωπα.
Οι μυρκηκίες διαχωρίζονται σε δύο βασικούς τύπους:
- Verrucaevulgaries: Οι κοινές μυρμηκίες οι οποίες είναι σε καφέ απόχρωση ή στο χρώμα του δέρματος και εμφανίζονται είτε στα χέρια ως εξωφυτικές (μισχωτές) είτε στα πέλματα ως υπερκερατωτικές βλατίδες.
- Verrucaeplana: Οι επίπεδες μυρμηκίες είναι πιο κοινές στα παιδιά και παρουσιάζονται συνήθως σε πρόσωπο, λαιμό, το θώρακα και στο εσωτερικό μέρος των άκρων.
Μετά την μετάδοση, ο ιός HPV είναι πιθανό να παραμείνει σε λανθάνουσα κατάσταση στον οργανισμό, χωρίς άμεσα ορατά συμπτώματα, ή να εκδηλωθεί με τη μορφή των μυρμηκίων, δηλαδή με καλοήθη εξογκώματα. Αυτό σημαίνει ότι πολλά άτομα ενδέχεται να είναι φορείς του ιού HPV χωρίς να γνωρίζουν. Ορισμένοι άνθρωποι είναι πιο ευαίσθητοι σε αυτόν, ενώ άλλοι είναι εκ φύσεως πιο ανθεκτικοί.
Οι μυρμηκίες έχουν την τάση να προσβάλλουν άτομα με εξασθενημένο ανοσοποιητικό σύστημα. Παιδιά και έφηβοι επίσης είναι επιρρεπείς διότι δεν έχουν αναπτύξει αντισώματα του ιού.
Θεραπεία
Ανάλογα με το μέγεθος και τον τύπο των βλαβών, ο δερματολόγος επιλέγει μια από τις παρακάτω μέθοδους αφαίρεσης:
Κρυοχειρουργική (κρυοπηξία) με υγρό άζωτο
Διαθερμοπηξία
Τοπική φαρμακευτική αγωγή με κολλώδιο, σαλικυλικό και γαλακτικό οξύ, τριχλωροξικό και ιμικουιμόδη.
Laser CO2
Καθώς η φαρμακευτική αγωγή έχει αμφίβολα αποτελέσματα και επίσης τόσο η κρυοπηξία και η διαθερμοπηξία αφήνουν ουλές και σημάδια, συνίσταται η χρήση του laser CO2.
Ονυχομυκητίαση (ονομάζεται επίσης τριχοφυτία των ονύχων) είναι μια μυκητιασική λοίμωξη που επηρεάζει τα νύχια. Οι μολύνσεις από μύκητες αναπτύσσονται σταδιακά με την πάροδο του χρόνου, έτσι, οποιαδήποτε άμεση διαφορά στην όψη ή στην αίσθηση των νυχιών μπορεί να είναι ανεπαίσθητη και να μην παρατηρηθεί άμεσα.
ΘΕΡΑΠΕΙΑ
Τοπική θεραπεία με αντιμυκητιακά
Συστηματική θεραπεία με αντιμυκητιακά
και
Σύγχρονη Θεραπεία Ονυχομυκητίασης με Laser
Η εφαρμογή Laser στην ονυχομυκητίαση πλεονεκτεί της παραδοσιακής θεραπείας με φάρμακα καθώς έχει άμεση δράση στους μύκητες, χωρίς να επηρεάζει και να επιβαρύνει τον υπόλοιπο οργανισμό. Έχει πιο γρήγορη αποτελεσματικότητα, και είναι κατάλληλη ακόμη και για ασθενείς που λαμβάνουν οποιεσδήποτε φαρμακευτικές αγωγές.
Nd:yag & Fractional Co2
Δύο εξειδικευμένα Laser για την ονυχομυκητίαση με στοχευμένη δράση. Δρουν μεμονωμένα ή συνδυαστικά ανάλογα με την έκταση και τη βαρύτητα του προβλήματος του ασθενούς. Είναι ασφαλή ανεξαρτήτου ηλικίας, φαρμάκων που λαμβάνετε και ανεξάρτητα άλλων προβλημάτων ή καταστάσεων υγείας (κατάλληλο και για εγκύους, υπερήλικες, κα).

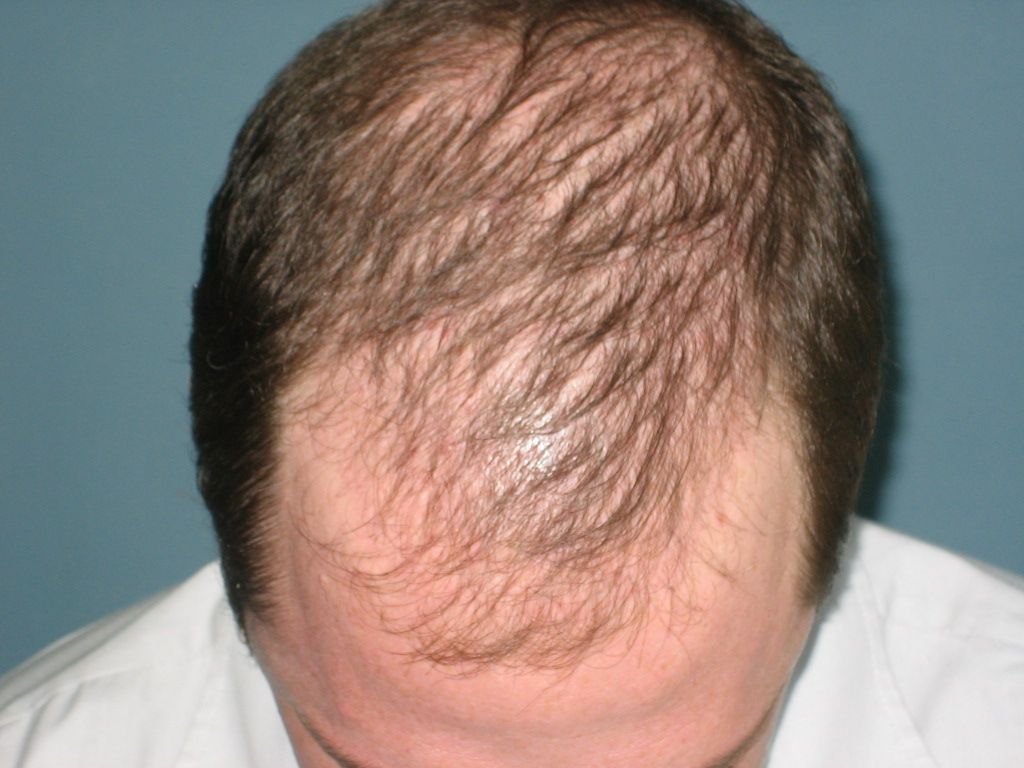
Η απώλεια τριχών επηρεάζει αρνητικά την ψυχολογία και την ποιότητα ζωής ανδρών και γυναικών. Οι αλωπεκίες μπορεί να είναι ουλωτικές και μη ουλωτικές.
Ανδρογενετική αλωπεκία: Η συχνότερη αιτία προοδευτικής απώλειας μαλλιών σε γυναίκες και άντρες. Οφείλεται στην αλληλεπίδραση γενετικών και ορμονικών παραγόντων (δράση ανδρογόνων στα ευαίσθητα σε αυτά τριχοθυλάκια).
Θεραπεία: Τοπική, συστηματική και αυτόλογη μεσοθεραπεία (πλάσμα πλούσιο σε αιμοπετάλια, platelet-rich plasma PRP), filler με πεπτίδια. Στόχος είναι η έγκαιρη έναρξη θεραπείας για να παρεμποδισθεί η περαιτέρω απώλεια των τριχών και να διεγερθεί η επανέκφυση νέων τριχών.
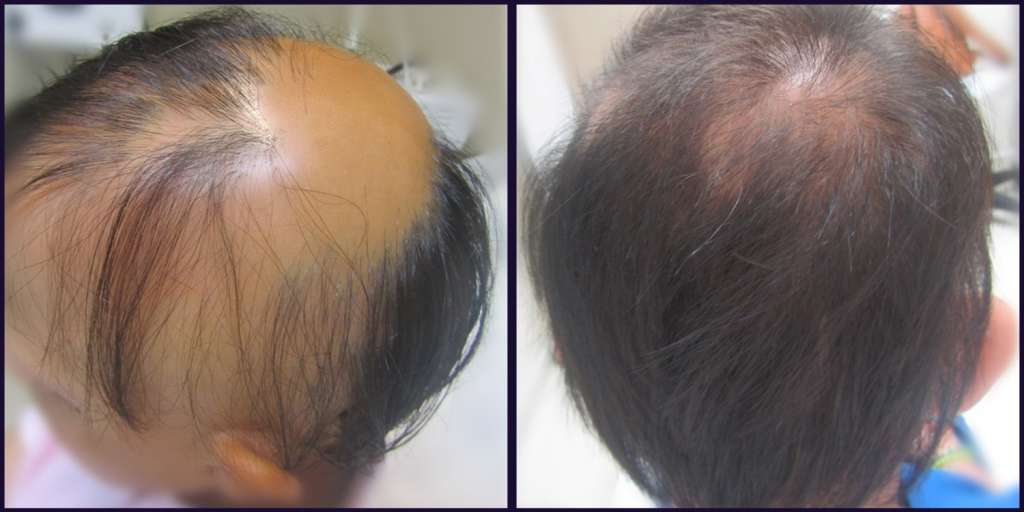
Γυροειδής αλωπεκία: Απώλεια τριχών οποιασδήποτε έντριχης περιοχής, συχνότερα τριχωτού κεφαλής και γενείου. Η αιτιοπαθογένεια δεν είναι ακριβώς γνωστή, αυτοάνοση σε γενετικά προδιαθετειμένα άτομα. Μπορεί να συνυπάρχει με άλλα αυτοάνοσα νοσήματα όπως λεύκη, αυτοάνοση θυρεοειδίτιδα.
Θεραπεία: Τοπική, συστηματική.
Τριχόπτωση: Μπορεί να είναι εποχιακή, αντιδραστική μετά την εγκυμοσύνη, να οφείλεται σε φάρμακα, σε ορμονικές διαταραχές ή σε νοσήματα. Γι αυτό για τη διερεύνηση της αιτιολογίας της είναι απαραίτητη η σωστή λήψη ιστορικού, ειδικές εξετάσεις αίματος, τριχοσκόπηση, τριχοριζόγραμμα.
Θεραπεία: Ανάλογη με τον αιτιολογικό παράγοντα: τοπική, συστηματική, μεσοθεραπεία, PRP, filler με πεπτίδια.
Οι πανάδες ή χλόασμα είναι καφέ κηλίδες στο δέρμα. Οι πανάδες εμφανίζονται στα χέρια, στο πρόσωπο, (μέτωπο, μάγουλα, χείλη, πηγούνι) και στο ανώτερο τμήμα του θώρακα (περιοχή V). Είναι συχνότερες σε άτομα με σκούρο χρώμα δέρματος. Οι πανάδες προέρχονται από την υπερπαραγωγή και εναπόθεση μιας χρωστικής, της μελανίνης, που υπάρχει φυσιολογικά στο δέρμα όλων των ανθρώπων στην επιδερμίδα.
Μέλασμα / Πανάδες – Αίτια
Οι πανάδες εμφανίζονται συχνά στην εγκυμοσύνη σε συνδυασμό με μακροχρόνια έκθεση στον ήλιο σε γυναίκες που έχουν προδιάθεση. Οι χαρακτηριστικές καφέ πλάκες εμφανίζονται σταδιακά κατά τη διάρκεια του 2ου και 3ου τριμήνου της εγκυμοσύνης. Με το τέλος της εγκυμοσύνης οι βλάβες του μελάσματος θα ανοίξουν σε χρώμα και θα γίνουν λιγότερο έντονες.
Ωστόσο, σε επόμενη εγκυμοσύνη θα ξαναεμφανισθούν. Θα πρέπει να γνωρίζουμε ότι η λήψη αντισυλληπτικών χαπιών συνδέεται με εμφάνιση μελάσματος σε κάποιες γυναίκες. Στην περίπτωση αυτή ευθύνεται το γενετικό υπόστρωμα της γυναίκας και όχι το αντισυλληπτικό χάπι γι’ αυτή την κατάσταση.
Ο ιατρός που χορηγεί τα αντισυλληπτικά οφείλει να αναφέρει την ύπαρξη αυτού του κινδύνου στην ασθενή του. Με το χρόνο όμως το πρόβλημα γίνεται εντονότερο και η αντιμετώπισή του δυσκολότερη, γι’ αυτό προτείνεται η αντιμετώπιση του προβλήματος να γίνεται από την εμφάνιση των πρώτων κηλίδων.
Μέλασμα / Πανάδες – Αντιμετώπιση
Με ειδική λυχνία μπορεί ο δερματολόγος να εντοπίσει το βάθος της χρωστικής. Σε γενικές γραμμές όσο πιο επιφανειακά βρίσκεται, τόσο πιο αποτελεσματική είναι η θεραπεία των πανάδων προσώπου ή χεριών.
Η θεραπεία γίνεται στο ιατρείο με μεθόδους λεύκανσης. Χρησιμοποιούνται ανάλογα με την περίπτωση
- μικροαπόξεση με dermabration αφαιρούνται οι επιφανειακές στοιβάδες της επιδερμίδας
- χημικά peeling: peeling με οξέα φρούτων ή πιο ισχυρά peeling με σαλικυλικό οξύ, TCA κα. εφαρμόζονται τόσο απολεπιστικά όσο και αποχρωματικά,
- μεσοθεραπεία: με αντιοξειδωτικά και αποχρωματικά υλικά αποτελεί πολύ καλό συνδυασμό άλλων θεραπειών laser: από τις πιο αποτελεσματικές θεραπείες για την αντιμετώπιση πανάδων προσώπου και χεριών.
- Στις νεότερες θεραπείες του χλοάσματος έρχεται να προστεθεί κ η θεραπεία από το στόμα με τρανξεναμικό οξύ που χορηγείται με ιατρική συνταγή και παρακολούθηση για τις πιο επίμονες περιπτώσεις.
Όλες οι αναφερόμενες θεραπείες συνδυάζονται με κατάλληλη κρέμα στο σπίτι κ αντηλιακή προστασία
Δυστυχώς δεν υπάρχει “φυσική θεραπεία”. Θεραπείες πχ. με λεμόνι παρά την κοινή πεποίθηση δεν έχουν κανένα αποτέλεσμα, αντίθετα συχνά περιπλέκουν την εικόνα με αλλεργίες ή φωτοευαισθησία.
Η απάντηση στην ερώτηση πώς φεύγουν οι πανάδες είναι δυστυχώς σύνθετη, χρειάζεται σωστή διάγνωση της αιτίας αλλά εκτίμηση και του βάθους της μελανίνης και σχεδιασμό κατάλληλης για την κάθε περίπτωση θεραπείας.
Η υπεριδρωσία είναι αποτέλεσμα της υπερβολικής έκκρισης ιδρώτα από τους εκκρινείς ιδρωτοποιούς αδένες.
Τι είναι η υπεριδρωσία;
Υπεριδρωσία είναι η υπερβολική παραγωγή ιδρώτα από τους εκκρινείς ιδρωτοποιούς αδένες συγκριτικά με αυτή που απαιτείται για τη θερμορύθμιση του σώματος. Δεν προκύπτει από τη ζέστη και τις υψηλές θερμοκρασίες του περιβάλλοντος, αλλά ούτε από την άσκηση ή την έντονη συναισθηματική φόρτιση. Πρόκειται για μια παθολογική κατάσταση.
Υπάρχουν δύο διαφορετικοί τύποι υπεριδρωσίας: η πρωτοπαθής και η γενικευμένη. Η πρωτοπαθής είναι ιδιοπαθής και επηρεάζει κυρίως τις παλάμες, τα πέλματα και τις μασχάλες.
Η γενικευμένη υπεριδρωσία είναι πιο σπάνιας μορφής. Ιδρώνει ολόκληρο το σώμα και συνήθως σχετίζεται με αιτίες, όπως είναι τα φάρμακα ή κάποιες ασθένειες και καταστάσεις, όπως είναι αγχώδεις διαταραχές, ορισμένες μορφές καρκίνου, καρδιαγγειακά και ορμονικά προβλήματα.
ΘΕΡΑΠΕΙΑ ΜΕ BOTOX
Το ΒOTOX μπορεί να με βοηθήσει αν ιδρώνω πολύ στις μασχάλες, τα πέλματα και τις παλάμες;
Εφαρμόζοντας βοτουλινική τοξίνη σε αυτές τις περιοχές πετυχαίνουμε να σταματήσουμε ακόμη και τελείως την υπερβολική παραγωγή ιδρώτα για διάστημα περίπου 6 ως 9 μήνες για τη μασχαλιαία και 5 ως 7 μήνες για την πελμοπελματιαία πρωτοπαθή υπεριδρωσία. Η απαιτούμενη δόση ƁOƬOX είναι 50 u ανά μασχάλη και 100 u ανά παλάμη ή πέλμα.
Πρόκειται για μια μέθοδο απλή, αποτελεσματική και εύκολη αλλά πρωτίστως εξαιρετικά ασφαλή η οποία προφέρει σημαντική βελτίωση στην ποιότητας ζωής των ασθενών αναστέλλοντας τις δυσμενείς ψυχολογικές, κοινωνικές ή επαγγελματικές επιπτώσεις που προκαλλεί η νόσος.
Πώς γίνεται η θεραπεία με ΒΟΤΟΧ για την πρωτοπαθή υπεριδρωσία μασχαλών – παλαμών και πελμάτων ;
Όπως είναι γνωστό το ΒΟΤΟΧ είναι ένα φάρμακο ενέσιμο. Στην περίπτωση της πρωτοπαθούς υπεριδρωσίας χρησιμοποιούμε μια πάρα πολύ λεπτή, εξειδικευμένη γι αυτή την διαδικασία βελόνα με την οποία κάνουμε πολύ μικρά τσιμπηματάκια σε απόσταση περίπου μισό εκατοστό το ένα από το άλλο σε κάθε περιοχή εφαρμογής. Με αυτόν τον τρόπο δημιουργούμε ένα “πλέγμα” δράσης του φαρμάκου με το οποίο απενεργοποιούμε την πλειονότητα των ιδρωτοποιών αδένων της περιοχής που μας ενδιαφέρει.
Η ψωρίαση δεν είναι μόνο ένα χρόνιο δερματικό νόσημα όπως νομίζαμε παλιότερα, αλλά πολύ συχνά, έχει διαπιστωθεί ότι σε άτομα με ψωρίαση, μπορεί να συνυπάρχουν και άλλα συνοδά νοσήματα όπως: μεταβολικό σύνδρομο, υπέρταση, υπερλιπιδαιμία, ηπατική δυσλειτουργία, αρθρίτιδα.
Επίσης είναι γνωστό ότι, πολύ συχνά οι ψωριασικοί ασθενείς, εμφανίζουν υψηλά ποσοστά καρδιαγγειακών νοσημάτων. Έχει παρατηρηθεί επιπλέον ότι οι παραπάνω συννοσηρότητες της νόσου, εμφανίζονται πολύ νωρίτερα στους πάσχοντες από ψωρίαση, σε σχέση με το γενικό πληθυσμό. Το μεγαλύτερο όμως πρόβλημα των ασθενών αυτών είναι ότι, η νόσος επηρεάζει δυσμενώς την ποιότητα τόσο της δικής τους ζωής όσο και των συγγενών τους. Πολλοί από τους ασθενείς αυτούς πάσχουν από κατάθλιψη, έχουν τάση απομόνωσης και αγχώδεις διαταραχές.
ΑΝΤΙΜΕΤΩΠΙΣΗ ΤΗΣ ΨΩΡΙΑΣΗΣ
- Συστηματική θεραπεία:
Βιολογικοί παράγοντες , Κυκλοσπορίνη, Ρετινοειδή, Μεθοτρεξάτη, Απρεμιλάστη.
- Τοπική θεραπεία:
Καλσιποτριόλη, Στεροειδή , Αναστολείς Καλσινευρίνης
- Φωτοθεραπεία : UVB Narrow Band
Η φωτοθεραπεία είναι ένας φυσικός τρόπος θεραπείας της ψωρίασης.
Σαν θεραπευτική μέθοδος περιλαμβάνει την έκθεση του δέρματος σε φωτεινή υπεριώδη ακτινοβολία σε τακτά χρονικά διαστήματα και υπό ιατρική επίβλεψη. Οι θεραπείες γίνονται στο ιατρείο, με τη συμμόρφωση στο χρονοδιάγραμμα θεραπειών να αποτελεί το κλειδί της επιτυχίας.
UVB narrow band ΦΩΤΟΘΕΡΑΠΕΙΑ UVB
(υπεριώδης ακτινοβολία Β, 290-320 nm).
Παρούσα και στο φυσικό φως, η χρήση UVB είναι μια αποτελεσματική αγωγή για την ψωρίαση, διεισδύει στο δέρμα και καθυστερεί τον πολλαπλασιασμό και την ανάπτυξη των ψωριασικών κυττάρων. Η αγωγή περιλαμβάνει την έκθεση του δέρματος με ψωρίαση σε τεχνητή πηγή UVB ακτινοβολίας για συγκεκριμένο χρόνο και σε τακτά χρονικά διαστήματα.
Υπάρχουν δύο είδη UVB, η ευρέως φάσματος και η στενού φάσματος. Η στενού φάσματος UVB έχει αποδειχθεί ότι αντιμετωπίζει γρηγορότερα και πιο αποτελεσματικά την ψωρίαση, οδηγώντας και σε παρατεταμένες υφέσεις. Είναι επίσης πιο αποτελεσματική με λιγότερες συνεδρίες ανά εβδομάδα από την ευρέως φάσματος UVB. Κατά τη διάρκεια της φωτοθεραπείας με UVB, η ψωρίαση μπορεί να χειροτερέψει προσωρινά στην αρχή πριν βελτιωθεί στη συνέχεια. Το δέρμα μπορεί να κοκκινίσει και να έχει φαγούρα. Για να αποφευχθεί περαιτέρω ερεθισμός, η δόση της UVB μπορεί να χρειαστεί να μειωθεί προσωρινά.
Η UVB φωτοθεραπεία μπορεί να συνδυαστεί με τοπικούς ή συστηματικούς παράγοντες για να αυξηθεί η αποτελεσματικότητα, αν και ορισμένες φορές μπορεί να αυξηθεί η φωτοευαισθησία και το αίσθημα καύσου. O συνδυασμός της φωτοθεραπείας με συστηματικά σκευάσματα μπορεί να αυξήσει την αποτελεσματικότητα δραματικά και να επιτρέψει τη χρήση μικρότερων δόσεων του συστηματικού παράγοντα.
Ποια είναι τα χαρακτηριστικά της φωτοθεραπείας uvb narrow-band (στενού φάσματος) και γιατί να την επιλέξει κάποιος;
- Άριστα αποτελέσματα σε ασθενείς, που βελτιώνονται τους καλοκαιρινούς μήνες.
- Θεραπεία χωρίς παρενέργειες.
- Μείωση της χρήσης φαρμάκων.
- Ένδειξη για ψωρίαση παιδικής ηλικίας.
- Πρώτη θεραπευτική επιλογή στην εγκυμοσύνη και στο θηλασμό.
- Συστήνεται σε επιβαρυμένα άτομα που παίρνουν πολλά φάρμακα.
- Συνδυάζεται με όλες τις φαρμακευτικές αγωγές βελτιώνοντας τα θεραπευτικά τους αποτελέσματα.

Επίσης μπορεί να χρησιμοποιηθεί και σε άλλες δερματοπάθειες με πολύ καλά αποτελέσματα όπως:
- Έκζεμα
- Λεύκη
- Χρόνιος κνησμός σε νεφροπαθείς υπό αιμοκάθαρση (ουραιμικός κνησμός)
Συχνότητα: 2-3 φορές/εβδομάδα
Σύνολο θεραπειών : 20-30
Διάρκεια: 2’
Στο ιατρείο μας χρησιμοποιείται η UVB NARROW BAND της γερμανικής εταιρείας WALDMAN που θεωρείται κι η πιο αξιόλογη , αξιόπιστη , αποτελεσματική καμπίνα θεραπείας
ΔΕΡΜΑΤΟΣΚΟΠΗΣΗ
μια πολύτιμη διαγνωστική τεχνική για την έγκαιρη διάγνωση μελανωμάτων
- Ψηφιακός έλεγχος και χαρτογράφηση δερματικών βλαβών
- Έγκαιρος εντοπισμός του καρκίνου του δέρματος με χρήση καινοτόμου ιατρικής τεχνολογίας
- Χαρτογράφηση σπίλων, δερματοσκόπηση και ανάλυση σπίλων
Η δερματοσκόπηση είναι μία ψηφιακή δερματολογική μέθοδος διάγνωσης. Χρησιμοποιείται από τον εξειδικευμένο δερματολόγο για τη διαφορική διάγνωση των μελαγχρωματικών βλαβών, αλλά και για τη διάγνωση του δερματικού καρκίνου και του μελανώματος σε πρώιμο στάδιο.
ΨΗΦΙΑΚΗ ΧΑΡΤΟΓΡΑΦΗΣΗ ΣΠΙΛΩΝ
Με τη χαρτογράφηση σπίλων γίνεται ψηφιακή απεικόνιση των σπίλων (ελιών) με τη χρήση ειδικής ιατρικής κάμερας και ανάλυσή τους με τη βοήθεια ειδικού λογισμικού προγράμματος.
Πρόκειται ουσιαστικά για δερματοσκοπική εξέταση με τη βοήθεια ενός ειδικού υπολογιστή. Με τη χαρτογράφηση σπίλων και τον συστηματικό έλεγχο παρατηρείται ανά πάσα στιγμή η οποιαδήποτε αλλαγή στους σπίλους (ελιές) σε σχέση με το παρελθόν.
Πλεονεκτήματα της χαρτογράφησης σπίλων
- Λεπτομερής καταγραφή των σπίλων.
- Έγκαιρος εντοπισμός νέων σπίλων.
- Τα αποτελέσματα της χαρτογράφησης αποθηκεύονται και μπορούν να συγκριθούν σε μελλοντικές επανεξετάσεις, παρέχοντας πληροφόρηση για πιθανές μεταβολές των ήδη υπαρχόντων σπίλων.
- Διαβάθμιση της επικινδυνότητας με ανάλυση της ψηφιακής τους εικόνας και συγκριτική αξιολόγηση στη διάρκεια της παρακολούθησής τους. Στις περιπτώσεις που κάποια βλάβη θεωρηθεί «ύποπτη», συνιστάται χειρουργική αφαίρεση και ιστολογική εξέταση.
- Πρόκειται για ανώδυνη και ασφαλή διαγνωστική τεχνική, χωρίς ακτινοβολία.
Ενδείξεις για να κάνει κάποιος χαρτογράφηση σπίλων;
Η ψηφιακή χαρτογράφηση σπίλων είναι απαραίτητη σε άτομα με:
- πολλαπλούς-δυσπλαστικούς σπίλους,
- ατομικό ή οικογενειακό ιστορικό μελανώματος,
- εξασθενημένο ανοσοποιητικό σύστημα,
- ιστορικό ηλιακών εγκαυμάτων.
Η χρήση της δερματοσκόπησης και της ψηφιακής χαρτογράφησης σπίλων συμβάλλει σημαντικά στην έγκαιρη διάγνωση του μελανώματος και στον περιορισμό των άσκοπων χειρουργικών αφαιρέσεων καλοήθων δερματικών μορφωμάτων, με την προϋπόθεση ότι διενεργείται από άρτια εκπαιδευμένο και έμπειρο στην τεχνική αυτή δερματολόγο.


